In tema di traumatologia cranica due sono le entità di comune riscontro nella pratica neurochirurgica: il trauma cranico maggiore spesso nel contesto di un politrauma con interessamento di molteplici apparati e il trauma cranico minore. Stante che il cervello è contenuto all’interno della scatola cranica che, per definizione, è un sistema singolo con zero compliance (zero capacità di adattamento e modificazione del volume in relazione ad una pressione esercitata), è evidente che qualsiasi energia ad impatto sul cranio si ripercuote in misura più o meno variabile sul contenuto, cioè il tessuto cerebrale. La scala di gravità del trauma cranico, dunque, dipende dalla dinamica dell’evento, dall’intensità dell’impatto applicato sulla scatola cranica e dal grado di compromissione dello stato di coscienza.
Mentre i traumi più gravi con deterioramento del sensorio e deficit neurologici acuti richiedono provvedimenti emergenti e tempestivi sia di pertinenza rianimatoria che neurochirurgica, esiste una condizione spesso conseguenza di un trauma cranico minore o addirittura non ricordato dal paziente che merita particolare rilevanza nella disamina: si tratta dell’ematoma sottodurale cronico.
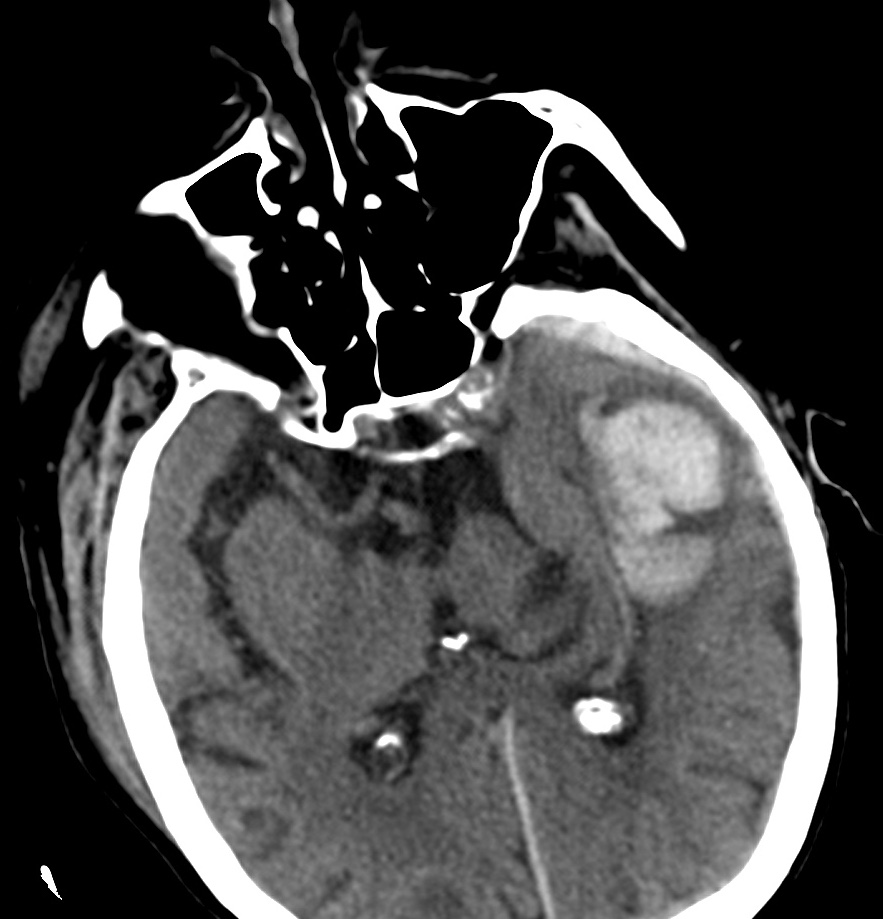
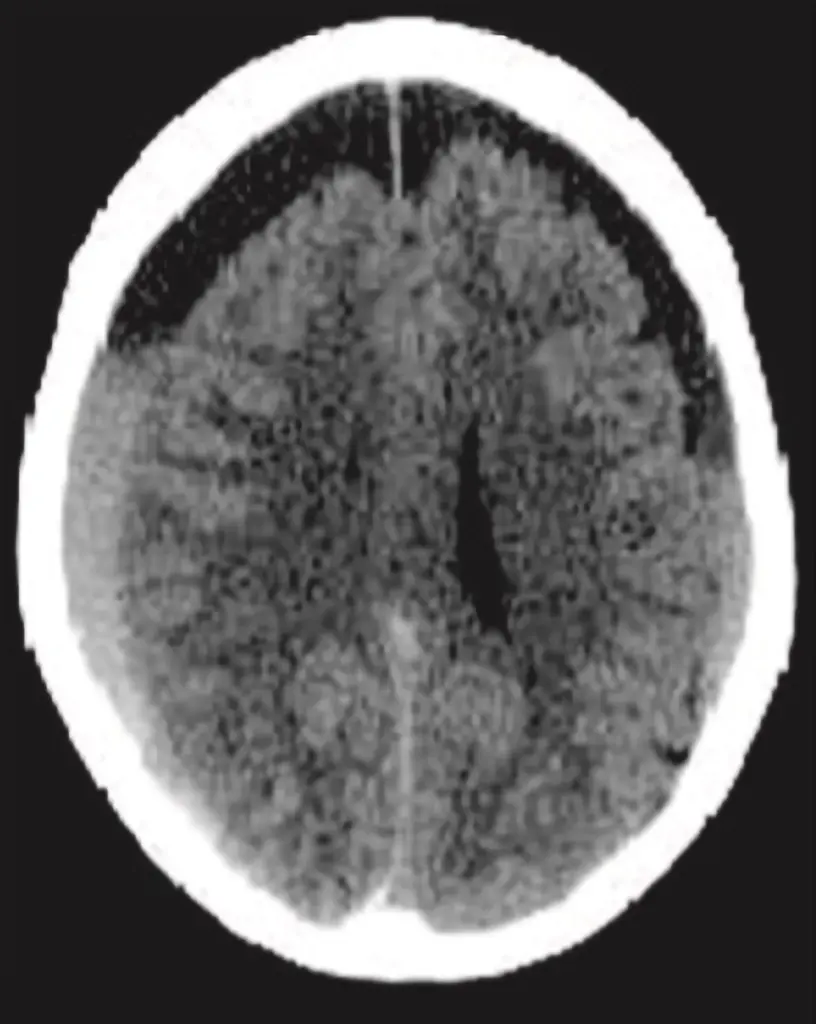
L’ematoma sottodurale cronico è un versamento ematico spesso di consistenza fluida o finemente corpuscolata che cresce come una falda in sede sottodurale tra il foglietto meningeo più esterno (dura madre) e il tessuto cerebrale.
Il meccanismo patologico è progressivo: un piccolo sanguinamento iniziale di una vena durale, anche su base traumatica, innesca una reazione infiammatoria-riparativa con formazione di un coagulo e membrane che spesso circoscrivono la raccolta: crescendo e aumentando di volume in sede sottodurale, la falda può esercitare una compressione sul parenchima cerebrale adiacente.
In termini di prevalenza questa patologia è più comune nelle persone oltre i 65 anni.
- Nel 50% dei casi l’eziologia è su base traumatica
- Nel 25% dei casi, gli ematomi si sviluppano bilateralmente.
Esistono anche dei fattori predisponenti: l’assunzione di farmaci antiaggreganti (come acido acetilsalicilico o clopidogrel), anticoagulanti orali (sia tradizionali come il Warfarin sia di nuova generazione), disturbi della coagulazione, la presenza di tumori cerebrali, il consumo cronico di alcol e la storia di precedenti ematomi sottodurali.
La modalità d’esordio spesso è subdola e progressiva, alla diagnosi infatti solo un attento colloquio clinico rivela la storia di un trauma cranico minore spesso omesso dal paziente e dai familiari poiché ritenuto banale. Invece, si possono lamentare disturbi del linguaggio, debolezza di un arto, difficoltà motorie, alterazioni della sensibilità e crisi epilettiche.
L’esame diagnostico di riferimento è la tomografia computerizzata (TC) cerebrale, che consente di visualizzare la falda ematica.
Fondamentale è un inquadramento neurochirurgico dall’esordio: trattandosi spesso di pazienti anziani e fragili, la scelta terapeutica deve essere ponderata valutando sia la dimensione dell’ematoma e i sintomi correlati ma anche lo stato generale del paziente e le patologie concomitanti.
In casi selezionati, si può optare per un trattamento conservativo, basato su terapia medica e stretto monitoraggio clinico e radiologico.
L’atto chirurgico come intervento di piccola craniectomia o craniotomia richiede un’ampia discussione clinica per chiarire al paziente e ai familiari il razionale.
Al fine di un riassorbimento della quota ematica sia il trattamento conservativo che la chirurgia prevedono una finestra di sospensione della terapia anticoagulante o antiaggregante che deve essere concordata con lo specialista di riferimento: indispensabile è l’alleanza terapeutica per una corretta stima dei rischi e benefici di ogni atto medico.
Recentemente una nuova procedura endovascolare di embolizzazione dell’arteria meningea media si sta affermando nel panorama internazionale e può costituire un valido trattamento per i pazienti più fragili, ad alto rischio chirurgico o anche per consolidare i risultati della chirurgia contenendo il rischio di recidive.
A prescindere dalla strategia adottata, è essenziale che la scelta terapeutica venga condivisa con il paziente e i familiari. Un adeguato iter diagnostico terapeutico è la premessa per garantire il recupero completo e ridurre il rischio di recidiva.